Wskazania do wyłonienia kolostomii
Wyłonienie kolostomii stanowi istotną ingerencję chirurgiczną, dlatego decyzja o jej wykonaniu podejmowana jest indywidualnie przez lekarza specjalistę, najczęściej gastroenterologa lub proktologa. Ze względu na wpływ zabiegu na codzienne funkcjonowanie pacjenta, zaleca się wcześniejszą konsultację z więcej niż jednym specjalistą.
Do najczęstszych wskazań do wykonania kolostomii należą:
- nowotwory jelita grubego oraz odbytnicy,
- nieswoiste choroby zapalne jelit (np. wrzodziejące zapalenie jelita grubego, choroba Leśniowskiego-Crohna),
- choroba uchyłkowa jelita grubego oraz jej powikłania (np. perforacja),
- niedrożność jelita grubego o różnym podłożu,
- urazy mechaniczne w obrębie miednicy małej i odbytu,
- powikłania leczenia onkologicznego, zwłaszcza radioterapii (np. przetoki odbytniczo-pochwowe lub odbytniczo-pęcherzowe),
- wady wrodzone dolnego odcinka przewodu pokarmowego.
Możliwość zamknięcia stomii zależy od przebiegu choroby oraz zakresu przeprowadzonego leczenia operacyjnego. Jeśli zachowany zostaje odbyt, w wielu przypadkach istnieje szansa na późniejsze przywrócenie ciągłości przewodu pokarmowego.
Prawidłowo wyłoniona kolostomia powinna mieć wilgotną powierzchnię oraz czerwone lub purpurowe zabarwienie i nieznacznie wystawać ponad poziom skóry (około 0,5–1,5 cm). Ze względu na brak unerwienia dotykanie stomii nie powoduje dolegliwości bólowych.
Pielęgnacja kolostomii
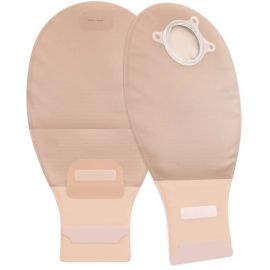
Po wyłonieniu kolostomii treść jelitowa oraz gazy odprowadzane są do specjalnego worka stomijnego, który mocowany jest na skórze brzucha wokół stomii. W przypadku kolostomii stolec ma zwykle bardziej uformowaną konsystencję niż przy stomii jelita cienkiego, co umożliwia względnie regularne wypróżnianie – najczęściej wystarcza wymiana worka raz dziennie. Należy jednak pamiętać, że konsystencja treści jelitowej zależy od miejsca wyłonienia stomii – im bliżej początkowego odcinka jelita grubego, tym bardziej płynna może ona być.
W codziennej pielęgnacji stosuje się różne rozwiązania sprzętowe:
Worki stomijne często wyposażone są w filtr pozwalający na odprowadzanie gazów, co zwiększa komfort użytkowania.
Podstawą pielęgnacji jest utrzymanie skóry wokół stomii w czystości i suchości. Przy każdej wymianie worka należy:
- delikatnie oczyścić skórę ciepłą wodą oraz preparatami przeznaczonymi dla stomików,
- dokładnie osuszyć powierzchnię skóry,
- odpowiednio dopasować otwór w płytce, tak aby szczelnie przylegała do stomii.
Niewłaściwe dopasowanie sprzętu może prowadzić do kontaktu treści jelitowej ze skórą i jej podrażnienia. W celu poprawy szczelności można stosować specjalne preparaty uszczelniające. Zaleca się także unikanie tłustych kosmetyków, które mogą osłabiać przyczepność worka – zamiast nich stosuje się dedykowane środki pielęgnacyjne. Istotna jest również regularna depilacja okolicy stomii, ponieważ włosy mogą utrudniać prawidłowe przyleganie systemu stomijnego.
W zależności od potrzeb dostępne są:
- worki zamknięte – najczęściej stosowane przy kolostomii, gdy wypróżnienia są regularne,
- worki otwierane – przeznaczone do wielokrotnego opróżniania, przydatne np. w przypadku biegunki.
Osoba z kolostomią może wykonywać codzienne czynności higieniczne, takie jak prysznic czy kąpiel. Wymiana worka powinna odbywać się w warunkach zapewniających dostęp do wody i toalety, a po jej zakończeniu należy dokładnie umyć ręce. Kluczowe znaczenie ma systematyczna pielęgnacja oraz stosowanie się do zaleceń medycznych, które pacjent otrzymuje już podczas pobytu w szpitalu. Odpowiednia higiena i właściwie dobrany sprzęt pozwalają ograniczyć ryzyko powikłań i umożliwiają prowadzenie aktywnego, możliwie normalnego trybu życia. W przypadku trudności adaptacyjnych wskazane jest również wsparcie specjalistyczne, np. psychologiczne.
Dieta i żywienie przy kolostomii
Wyłonienie kolostomii nie wiąże się zazwyczaj z koniecznością wprowadzania radykalnych zmian w sposobie odżywiania. Wynika to z faktu, że za wchłanianie większości składników odżywczych odpowiada jelito cienkie, dlatego ryzyko poważnych niedoborów pokarmowych jest niewielkie. Zaleca się jednak, aby dieta była zbilansowana, urozmaicona i dostosowana do indywidualnych potrzeb oraz stanu zdrowia pacjenta. W przypadku współistniejących chorób (np. cukrzycy czy nowotworów) wskazana jest konsultacja z dietetykiem klinicznym.
Niektóre produkty mogą powodować zwiększone wytwarzanie gazów i dyskomfort, dlatego u części pacjentów konieczne jest ich ograniczenie. Dotyczy to m.in.:
- warzyw kapustnych i roślin strączkowych,
- cebuli, pora, kukurydzy,
- napojów gazowanych i piwa.
Korzystny wpływ mogą mieć natomiast fermentowane produkty mleczne, takie jak jogurt, kefir czy maślanka. Pomocne jest również regularne spożywanie posiłków oraz dokładne przeżuwanie pokarmów.
Proces żywienia po kolostomii można podzielić na dwa etapy:
1. Okres bezpośrednio po operacji
W pierwszych dniach po zabiegu stosuje się dietę łatwostrawną, początkowo w formie płynnej lub półpłynnej. W warunkach szpitalnych mogą być podawane także specjalistyczne preparaty odżywcze (tzw. nutridrinki). Po powrocie do domu zaleca się kontynuowanie diety lekkostrawnej przez około 4–6 tygodni.
Do zalecanych produktów należą:
- pieczywo pszenne,
- biały ryż,
- drobne makarony i kasze (np. manna, kuskus),
- chude mięso (np. drób),
- chude ryby (np. dorsz, mintaj).
Warzywa i owoce powinny być spożywane w formie przetworzonej (gotowane, pieczone, rozdrobnione). Tłuszcze najlepiej dodawać do gotowych potraw na zimno.
Należy natomiast unikać:
- potraw tłustych i smażonych,
- produktów wzdymających,
- dań ciężkostrawnych i ostrych przypraw,
- produktów bogatych w błonnik (np. pełnoziarniste pieczywo),
- alkoholu i żywności typu fast food.
2. Stopniowe rozszerzanie diety
Wprowadzanie nowych produktów powinno odbywać się powoli i pojedynczo, w niewielkich ilościach. Pozwala to ocenić tolerancję organizmu i uniknąć dolegliwości, takich jak bóle brzucha czy biegunki. W przypadku wystąpienia objawów niepożądanych dany produkt należy czasowo wyeliminować i ewentualnie ponowić próbę jego wprowadzenia po pewnym czasie. Pomocne może być prowadzenie dziennika żywieniowego, w którym odnotowuje się spożywane posiłki oraz ewentualne reakcje organizmu.
Podczas rozszerzania diety warto przestrzegać podstawowych zasad:
- spożywanie co najmniej 5 posiłków dziennie o regularnych porach,
- odpowiednie nawodnienie zgodnie z zaleceniami specjalisty,
- dokładne gryzienie i żucie pokarmów,
- unikanie produktów wysokoprzetworzonych, ciężkostrawnych i wzdymających,
- rezygnacja z alkoholu i napojów gazowanych.
Ostateczny model żywienia powinien być zawsze dopasowany indywidualnie, ponieważ tolerancja poszczególnych produktów może się różnić u różnych osób.












Validate your login