Zerwanie ścięgna Achillesa to poważny uraz narządu ruchu, który znacząco ogranicza sprawność kończyny dolnej i wymaga długotrwałego leczenia oraz rehabilitacji. Najczęściej dochodzi do niego podczas nagłego wysiłku fizycznego, dynamicznego startu lub gwałtownej zmiany kierunku ruchu, szczególnie u osób aktywnych sportowo. Uraz ten może jednak wystąpić również u osób nieuprawiających regularnie sportu, zwłaszcza gdy ścięgno jest osłabione przez przeciążenia, mikrourazy lub zmiany zwyrodnieniowe.
Znaczenie ścięgna Achillesa w ludzkim organizmie
Ścięgno Achillesa znajduje się w tylnej części stawu skokowego i stanowi kluczowy element mechanizmu ruchu stopy. Odpowiada za zginanie i prostowanie stopy, stabilność podczas chodu oraz efektywne przenoszenie obciążeń. Jego uszkodzenie nie powinno być bagatelizowane, ponieważ nieleczone lub niewłaściwie leczone może prowadzić do trwałych zaburzeń funkcji kończyny.
Zerwanie ścięgna Achillesa może mieć charakter częściowy lub całkowity, przy czym najczęściej dochodzi do uszkodzenia w jego środkowym odcinku. Charakterystycznym objawem urazu jest nagłe uczucie trzasku, często opisywane przez pacjentów jako wrażenie uderzenia w łydkę lub „smagnięcia biczem”, po którym pojawia się ból i trudności z chodzeniem.
Zerwanie ścięgna Achillesa należy do najpoważniejszych urazów układu ruchu i może wystąpić zarówno u osób regularnie uprawiających sport, jak i u tych prowadzących mniej aktywny tryb życia. Ścięgno Achillesa jest największym i najsilniejszym ścięgnem w organizmie człowieka – łączy mięśnie łydki z kością piętową i odpowiada za przenoszenie siły umożliwiającej podstawowe czynności, takie jak chodzenie, bieganie, skakanie czy wspinanie się na palce. Jego uszkodzenie prowadzi do nagłego ograniczenia sprawności kończyny dolnej i wymaga specjalistycznego postępowania leczniczego oraz długiego procesu rehabilitacji.
Do zerwania ścięgna Achillesa może dojść zarówno w wyniku urazu bezpośredniego, jak i na skutek długotrwałych mikrourazów oraz przeciążeń, które stopniowo osłabiają jego strukturę. Całkowite przerwanie ciągłości włókien najczęściej wymaga leczenia operacyjnego, jednak niezależnie od wybranej metody terapii – chirurgicznej czy zachowawczej – kluczowym elementem powrotu do sprawności jest odpowiednio prowadzona fizjoterapia.
Uraz ten zazwyczaj powstaje w momencie gwałtownego rozciągnięcia ścięgna połączonego z jednoczesnym skurczem mięśni łydki. Najczęściej dotyczy osób w wieku od 30 do 50 lat i częściej występuje u mężczyzn. Do czynników zwiększających ryzyko zerwania należą przewlekłe przeciążenia, stany zapalne, nieregularna, intensywna aktywność fizyczna oraz brak właściwej rozgrzewki przed wysiłkiem.
Przyczyny zerwania ścięgna Achillesa
Zerwanie ścięgna Achillesa to poważny uraz, który może dotknąć zarówno osoby aktywne fizycznie, jak i prowadzące siedzący tryb życia. Choć najczęściej kojarzony jest ze sportem, może przytrafić się także podczas codziennych czynności. Zrozumienie głównych przyczyn tego urazu jest istotne dla profilaktyki oraz szybkiego rozpoznania wczesnych objawów.
- Najczęstszą przyczyną jest nagłe i gwałtowne przeciążenie ścięgna, do którego dochodzi podczas dynamicznych aktywności, takich jak bieganie, skoki, tenis, piłka nożna czy squash. Ryzyko wzrasta przy nagłej zmianie kierunku ruchu lub gwałtownym przyspieszeniu. Długotrwałe mikrourazy oraz przewlekłe przeciążenia włókien ścięgna, które nie mają czasu się zregenerować, również zwiększają podatność na zerwanie. Brak odpowiedniej rozgrzewki lub przygotowania do wysiłku potęguje ryzyko urazu, podobnie jak przykurcze mięśni i niska elastyczność ścięgna wynikająca z siedzącego trybu życia.
- Czynniki medyczne i ogólnoustrojowe również odgrywają istotną rolę. Przewlekłe stany zapalne, choroby reumatyczne, cukrzyca czy dna moczanowa mogą osłabiać strukturę ścięgna. Dodatkowo długotrwałe stosowanie niektórych leków, takich jak glikokortykosteroidy czy antybiotyki z grupy fluorochinolonów, zwiększa ryzyko jego uszkodzenia.
Większość zerwań ścięgna Achillesa występuje około 3–6 centymetrów powyżej guza piętowego – to samo miejsce, w którym najczęściej powstają zgrubienia przy tendinopatii ścięgna. Do czynników predysponujących należą:
- zmniejszona grubość włókien kolagenowych,
- nadwaga lub otyłość,
- zwapnienia w strukturze ścięgna oraz wcześniejsze urazy lub iniekcje sterydowe w obrębie Achillesa.
Zerwanie ścięgna może powstać w wyniku trzech głównych mechanizmów urazowych:
- Pierwszy to gwałtowne naprężenie ścięgna w krótkim czasie, np. przy odpychaniu się od stabilnego podłoża ze zgiętą podeszwowo stopą i wyprostem kolana.
- Drugi mechanizm to nagłe zgięcie grzbietowe stopy przy pełnym obciążeniu, co może wystąpić podczas upadku czy poślizgnięcia.
- Trzeci obejmuje lądowanie z wysokości na przodostopie połączone z gwałtownym zgięciem grzbietowym stopy.
Wszystkie te sytuacje narażają ścięgno na częściowe lub całkowite przerwanie włókien, co skutkuje utratą funkcji kończyny i wymaga natychmiastowego postępowania medycznego.
Objawy zerwania ścięgna Achillesa
Zerwanie ścięgna Achillesa to nagły i wyraźny uraz, który najczęściej dotyczy osób aktywnych fizycznie, ale może zdarzyć się także podczas codziennych czynności. Wczesne rozpoznanie objawów jest niezwykle istotne, ponieważ szybka interwencja medyczna zmniejsza ryzyko powikłań i przyspiesza proces powrotu do sprawności.
Do charakterystycznych objawów należą:
- Nagły, ostry ból w tylnej części łydki - często pacjenci opisują go jako „kopnięcie” lub „strzał”, czasami słychać trzask w momencie zerwania.
- Utrata możliwości zgięcia stopy w dół (zgięcie podeszwowe) – niemożność stanięcia na palcach i trudności w chodzeniu.
- Obrzęk i zniekształcenie okolicy ścięgna – w miejscu urazu może być wyczuwalna przerwa w przebiegu ścięgna lub widoczne zagłębienie, a niekiedy pojawia się krwiak.
- Osłabienie siły mięśniowej łydki – trudności lub całkowita niemożność wykonania ruchu zgięcia podeszwowego stopy.
Zerwanie ścięgna Achillesa często poprzedza proces zapalny, który można podzielić na trzy fazy:
- Faza wstępna – zapalenie pochewki ścięgna, prowadzące do jej ścieńczenia i ograniczenia ruchu ścięgna w osłonce.
- Faza zaawansowana – zapalenie obejmuje już samo ścięgno, pojawia się bolesne zgrubienie, a podczas zginania stopy guzek przemieszcza się w osłonce, nasilając podrażnienie i stan zapalny.
- Faza ostateczna – całkowite zerwanie ścięgna, towarzyszące bardzo silnemu bólowi i utracie funkcji ruchowej stopy.
Poza bólem, objawom mogą towarzyszyć trzeszczenie lub tarcie podczas ruchu, miejscowe ocieplenie i poszerzenie obrysu ścięgna. W przypadku wystąpienia takich sygnałów konieczna jest szybka konsultacja ortopedyczna, badanie USG oraz ograniczenie aktywności fizycznej.
Diagnostyka zerwania ścięgna Achillesa
Prawidłowe rozpoznanie zerwania ścięgna Achillesa opiera się przede wszystkim na szczegółowym wywiadzie oraz badaniu klinicznym. Podczas badania lekarz wykonuje m.in. test Thompsona, który polega na ucisku mięśnia łydki – brak zgięcia podeszwowego stopy jest charakterystycznym objawem przerwania ciągłości ścięgna. Dodatkowo lekarz ocenia obecność bólu, obrzęku, krwiaka oraz ograniczenie ruchomości stopy, a także wykonuje palpację okolicy urazowej.
W diagnostyce uzupełniającej wykorzystuje się badania obrazowe. USG ścięgna Achillesa pozwala ocenić ciągłość włókien, lokalizację przerwania oraz stopień oddalenia końców ścięgna (tzw. retrakcję), co jest szczególnie istotne przy planowaniu leczenia operacyjnego. Badanie to można przeprowadzać dynamicznie, dzięki czemu dobrze uwidacznia zerwanie ścięgna podczas ruchu stopy.
W przypadkach wątpliwych lub przewlekłych przydatny jest rezonans magnetyczny, który umożliwia dokładną ocenę struktury ścięgna i stopnia jego uszkodzenia. Standardowo zaleca się również wykonanie zdjęcia RTG, które pomaga wykluczyć urazy towarzyszące, takie jak awulsja przyczepu kostnego na kości piętowej.
Leczenie zerwanego ścięgna Achillesa
Postępowanie terapeutyczne przy zerwaniu ścięgna Achillesa zależy od wieku pacjenta, poziomu aktywności fizycznej, stopnia uszkodzenia oraz oczekiwań co do powrotu do pełnej sprawności. Obecnie dostępne są dwie główne strategie leczenia: operacyjne i zachowawcze (nieoperacyjne).
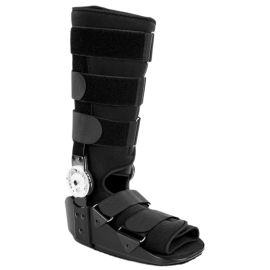
- Leczenie nieoperacyjne stosuje się przede wszystkim u osób starszych, mniej aktywnych lub przy przeciwwskazaniach do zabiegu chirurgicznego, a także przy częściowych uszkodzeniach ścięgna. Polega na unieruchomieniu stawu skokowego w pozycji zgięcia podeszwowego przez kilka tygodni. Następnie wprowadza się stopniowe ćwiczenia przywracające ruchomość, wzmacniające mięśnie łydki i poprawiające równowagę oraz propriocepcję. Choć nowoczesne metody unieruchomienia i wczesna rehabilitacja zwiększają skuteczność leczenia zachowawczego, ryzyko ponownego zerwania pozostaje nieco wyższe niż po operacji.
- W przypadku całkowitego zerwania ścięgna, zabieg chirurgiczny jest często jedynym sposobem zapewnienia pełnego powrotu funkcji. U osób młodych, aktywnych i sportowców najczęściej zaleca się leczenie chirurgiczne, które polega na zszyciu końców ścięgna. Zabieg może być wykonany metodą otwartą lub małoinwazyjną przezskórną, co pozwala na szybsze gojenie tkanek i wcześniejsze rozpoczęcie rehabilitacji. Po operacji kończynę unieruchamia się w ortezie lub opatrunku gipsowym w pozycji zgięcia podeszwowego stopy, stopniowo zwiększając zakres ruchu i obciążenie pod kontrolą fizjoterapeuty. Zabieg skraca czas powrotu do aktywności i zmniejsza ryzyko ponownego zerwania. Metoda miniinwazyjna przezskórna jest preferowana ze względu na mniejsze nacięcia i szybszą rekonwalescencję, ale w bardziej skomplikowanych przypadkach, np. przy uszkodzeniu przyczepu ścięgna do kości piętowej, konieczne może być leczenie otwarte. W zaawansowanych uszkodzeniach lub przy nawrotach stosuje się rekonstrukcję ścięgna przy użyciu własnych ścięgien pacjenta, co pozwala odzyskać funkcję nawet w przypadkach, które wcześniej były trudne do leczenia.
- Rehabilitacja jest kluczowym elementem leczenia, niezależnie od wybranej metody. Obejmuje stopniowe zwiększanie zakresu ruchu, ćwiczenia izometryczne i wzmacniające, trening równowagi oraz naukę prawidłowego chodu.
Skuteczność leczenia zależy od ścisłej współpracy pacjenta z lekarzem ortopedą i fizjoterapeutą oraz od systematycznego przestrzegania zaleceń dotyczących rehabilitacji i stopniowego obciążania kończyny. Tylko takie podejście pozwala na odzyskanie pełnej sprawności i minimalizuje ryzyko powikłań oraz nawrotów urazu.
Rehabilitacja zerwanego ścięgna Achillesa
Rehabilitacja po zerwaniu ścięgna Achillesa jest procesem długotrwałym, wymagającym indywidualnego podejścia i systematycznej współpracy pacjenta z fizjoterapeutą. Jej głównym celem jest przywrócenie pełnej sprawności kończyny, odbudowa siły mięśniowej, poprawa zakresu ruchu oraz zapobieganie powikłaniom, takim jak przewlekłe ograniczenia ruchowe czy ponowne zerwanie ścięgna.
1.Wczesny etap rehabilitacji rozpoczyna się już w pierwszych dniach po zabiegu operacyjnym lub zakończeniu leczenia zachowawczego. W tym okresie kończyna jest całkowicie odciążona i unieruchomiona w pozycji zgięcia podeszwowego w ortezie lub opatrunku gipsowym. Stosuje się również asekurację kul łokciowych podczas chodzenia. Początkowe działania koncentrują się na kontroli bólu, redukcji obrzęku, profilaktyce zakrzepicy oraz ochronie świeżo gojącego się ścięgna. Wprowadzane są delikatne ćwiczenia izometryczne mięśni łydki oraz minimalne ruchy w stawie skokowym bez obciążania kończyny.
2.Kolejne tygodnie rehabilitacji obejmują stopniowe zwiększanie zakresu ćwiczeń. W tym okresie wprowadza się:
- ćwiczenia wzmacniające mięśnie podudzia,
- ćwiczenia poprawiające ruchomość stawu skokowego,
- trening propriocepcji, mający na celu przywrócenie czucia głębokiego i kontroli nad kończyną,
- naukę prawidłowego chodu i stopniowe zwiększanie obciążenia nogi.
- ważnym elementem w tym etapie jest także praca z blizną pooperacyjną, aby zapobiec powstawaniu patologicznych zrostów, oraz odbudowa wzorców ruchowych, koordynacji mięśniowo-nerwowej i równowagi.
3.Nowoczesne metody wspomagające proces rehabilitacji obejmują terapię radiofrekwencją (Indiba) czy Super Inductive System (SIS), które przyspieszają regenerację tkanek, łagodzą stan zapalny i ból oraz poprawiają mikrokrążenie. W miarę postępu terapii wprowadzane są ćwiczenia siłowe, wytrzymałościowe i dynamiczne, przygotowujące pacjenta do codziennej aktywności, a w przypadku sportowców – do powrotu do treningów i rywalizacji.
Czas trwania rehabilitacji po całkowitym zerwaniu ścięgna Achillesa wynosi zwykle od 4 do 8 miesięcy. Powrót do pełnej aktywności sportowej możliwy jest najwcześniej po 6–8 miesiącach od urazu, zależnie od intensywności rehabilitacji i indywidualnych predyspozycji pacjenta. Kluczowe znaczenie ma systematyczność ćwiczeń, stopniowe zwiększanie obciążenia, monitorowanie postępów oraz zastosowanie terapii wspomagających w razie potrzeby.









Validate your login