Stomia to temat, który wciąż bywa owiany ciszą i niepewnością, choć dla wielu osób stanowi szansę na powrót do zdrowia i normalnego funkcjonowania. Jest to zabieg ratujący życie lub znacząco poprawiający jego jakość, wymagający jednak nie tylko opieki medycznej, ale także wsparcia psychicznego i edukacji. W niniejszym artykule przybliżymy, czym jest stomia, kiedy się ją wykonuje oraz jak wygląda codzienne życie osób ze stomią.
Co to jest stomia?
Stomia to zagadnienie, które często budzi niepokój i bywa postrzegane jako poważne ograniczenie w codziennym funkcjonowaniu. W rzeczywistości jednak, mimo że jej wyłonienie wiąże się z dużą zmianą w życiu pacjenta, nie musi oznaczać rezygnacji z aktywności zawodowej czy życia towarzyskiego. Odpowiednia wiedza oraz właściwa pielęgnacja pozwalają na zachowanie dobrej jakości życia.
Stomia jest chirurgicznie wytworzonym połączeniem narządu wewnętrznego – najczęściej jelita cienkiego, jelita grubego lub układu moczowego – z powierzchnią skóry. Powstaje w wyniku operacji, podczas której fragment narządu zostaje wyprowadzony na zewnątrz przez powłoki brzuszne i przyszyty do skóry. W ten sposób tworzy się nowe ujście, umożliwiające wydalanie treści jelitowej lub moczu do specjalnego worka stomijnego. Ze względu na brak zwieracza proces ten odbywa się bez możliwości świadomej kontroli.
Konieczność wyłonienia stomii wynika najczęściej z poważnych schorzeń, takich jak nowotwory jelita grubego, odbytnicy lub pęcherza moczowego, choroby zapalne jelit (w tym choroba Leśniowskiego-Crohna), a także polipowatość jelita grubego. Zabieg może być również konsekwencją urazów lub powikłań pooperacyjnych, które uniemożliwiają prawidłowe funkcjonowanie układu pokarmowego lub moczowego.
W sytuacji, gdy chory fragment narządu musi zostać usunięty, stomia staje się alternatywną drogą wydalania. Choć dla wielu osób początkowo jest to trudne doświadczenie, odpowiednie wsparcie medyczne i edukacja pozwalają na przystosowanie się do nowych warunków i prowadzenie względnie normalnego życia.
Jak wygląda stomia?
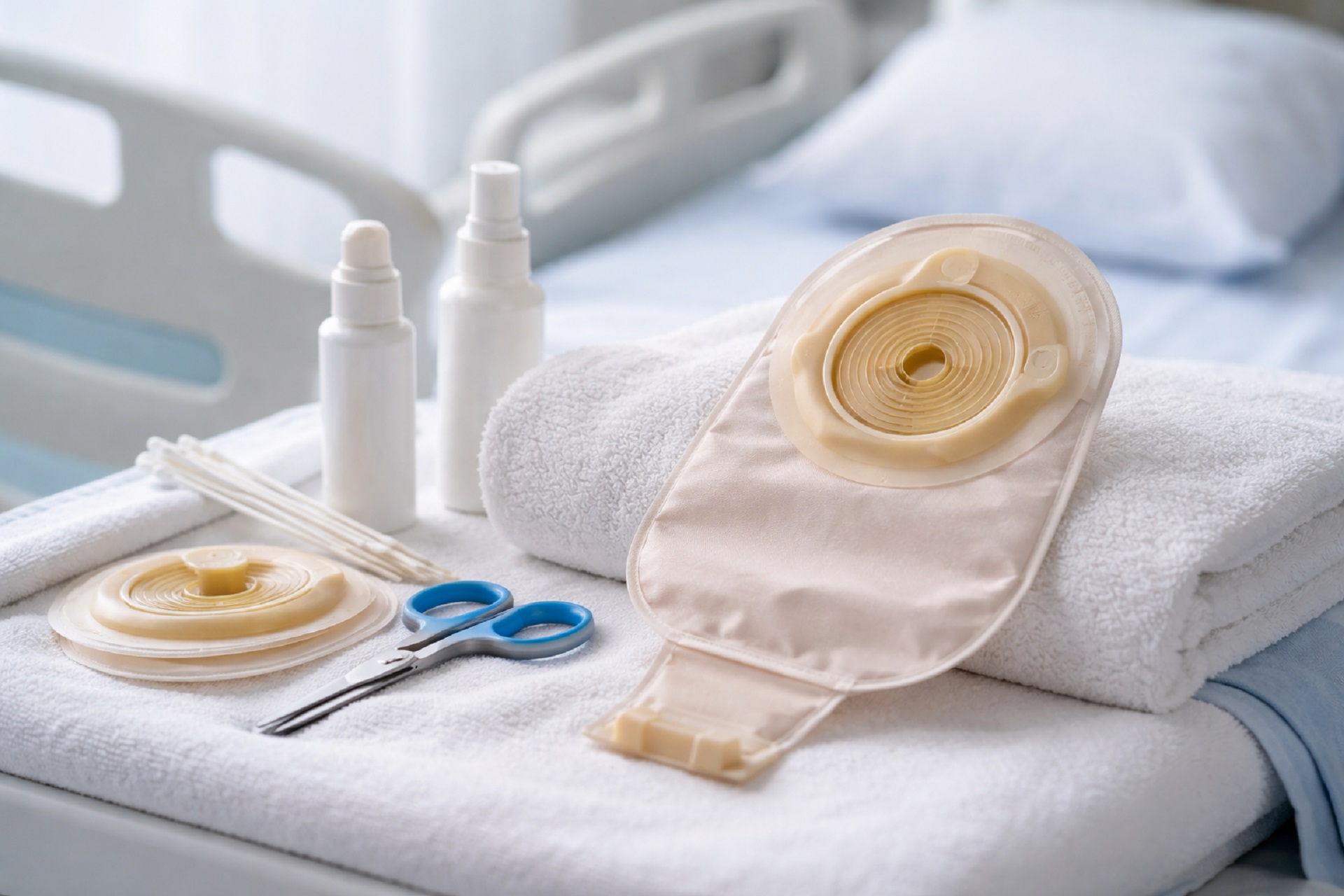
Stomia to niewielki otwór w powłokach brzusznych, przez który na zewnątrz wyprowadzony zostaje fragment jelita lub – w przypadku urostomii – element układu moczowego. Zlokalizowana jest zazwyczaj w dolnej części brzucha, po jego prawej lub lewej stronie. Ma charakterystyczny wygląd: jest wilgotna, gładka i przyjmuje kolor od różowego do czerwonego, co wynika z tego, że zbudowana jest z błony śluzowej, podobnej do tej znajdującej się wewnątrz jamy ustnej.
Najczęściej stomia ma kształt okrągły lub lekko owalny i delikatnie wystaje ponad powierzchnię skóry – od kilku milimetrów do kilku centymetrów, w zależności od jej rodzaju i sposobu wyłonienia. Jej wielkość oraz dokładny wygląd mogą się różnić u poszczególnych osób, ponieważ każda stomia jest indywidualna i zależy m.in. od przebiegu operacji oraz budowy anatomicznej pacjenta.
Istotną cechą stomii jest brak unerwienia, co oznacza, że jej dotykanie nie powoduje bólu. Jednocześnie jest ona dobrze ukrwiona, dlatego może być wrażliwa na podrażnienia i czasami lekko krwawić, zwłaszcza w początkowym okresie po zabiegu lub podczas pielęgnacji. Bezpośrednio po operacji stomia bywa również obrzęknięta, jednak z czasem – przy zachowaniu odpowiedniej higieny – goi się i przybiera bardziej stabilny wygląd.
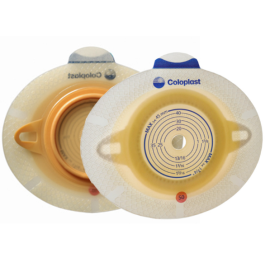
Ze względu na brak zwieracza, wydalanie treści jelitowej lub moczu odbywa się w sposób niekontrolowany. Z tego powodu konieczne jest stosowanie specjalnych worków stomijnych, które umożliwiają gromadzenie wydzielin. W niektórych przypadkach, szczególnie przy określonych typach urostomii, możliwe jest okresowe odprowadzanie moczu przy użyciu cewnika.
Stomia może być rozwiązaniem czasowym lub stałym – zależy to od przyczyny jej wyłonienia oraz stanu zdrowia pacjenta. Choć jej wygląd może początkowo budzić obawy, w rzeczywistości jest to dobrze funkcjonująca i przystosowana do swojej roli struktura, która pozwala na prawidłowe wydalanie i przywrócenie równowagi organizmu.
Czy stomia jest rozwiązaniem trwałym?
Kwestia tego, czy stomia jest rozwiązaniem trwałym, zależy przede wszystkim od przyczyny jej wyłonienia oraz ogólnego stanu zdrowia pacjenta. W wielu przypadkach ma ona charakter stały, jednak istnieją sytuacje, w których tworzy się ją jedynie na określony czas – na przykład na okres leczenia lub regeneracji organizmu. Jeśli istnieje możliwość przywrócenia ciągłości przewodu pokarmowego, przeprowadza się tzw. zespolenie, czyli operację zamknięcia stomii i powrót do naturalnego sposobu wydalania.
Nie zawsze jednak taki scenariusz jest możliwy. Rozległość choroby, powikłania lub uszkodzenia narządów mogą uniemożliwić odtworzenie prawidłowych funkcji układu pokarmowego czy moczowego. W takich przypadkach stomia pozostaje rozwiązaniem definitywnym. Co więcej, zdarza się, że sami pacjenci – mając doświadczenie ciężkiego przebiegu choroby – świadomie rezygnują z kolejnych operacji, wybierając życie ze stomią jako bezpieczniejszą i stabilniejszą opcję.
Warto podkreślić, że stomia nie jest chorobą, lecz jej konsekwencją lub elementem leczenia. Jej obecność nie wpływa bezpośrednio na długość życia i nie stanowi zagrożenia samego w sobie. Choć początkowo może być trudna do zaakceptowania i wiązać się z dużym obciążeniem psychicznym, przy odpowiednim wsparciu oraz edukacji możliwe jest stopniowe odzyskanie samodzielności i powrót do codziennych aktywności.
Kluczowe znaczenie ma właściwa pielęgnacja stomii oraz dobór odpowiedniego sprzętu, co pozwala ograniczyć dyskomfort i zwiększyć poczucie bezpieczeństwa. Wiedza oraz praktyka w zakresie samoopieki pomagają pacjentom lepiej funkcjonować na co dzień i prowadzić aktywne życie mimo zmian, jakie niesie ze sobą zabieg.
Przyczyny wyłonienia stomii
W Polsce żyje ponad 40 tysięcy osób ze stomią, a najczęstszym powodem jej wykonania są nowotwory jelita grubego, które odpowiadają za zdecydowaną większość przypadków. Zabieg ten przeprowadza się jednak również z wielu innych przyczyn, zarówno chorobowych, jak i związanych z uszkodzeniami układu pokarmowego lub moczowego.
Do najważniejszych wskazań należą:
- nieswoiste choroby zapalne jelit, takie jak wrzodziejące zapalenie jelita grubego oraz choroba Leśniowskiego-Crohna,
- polipowatość jelita grubego, w tym postać rodzinna,
- niedrożność jelit,
- nowotwory układu moczowego,
- wady wrodzone przewodu pokarmowego (np. zarośnięcie odbytu),
- powikłania pooperacyjne, zrosty oraz urazy mechaniczne,
- inne schorzenia, takie jak uchyłkowatość jelita grubego czy zaawansowana endometrioza obejmująca jelita.
Warto podkreślić, że stomia nie dotyczy wyłącznie osób starszych. Zabieg ten wykonuje się również u dzieci i młodzieży, a w przypadku noworodków i niemowląt najczęściej wynika on z wad wrodzonych lub poważnych chorób, takich jak martwicze zapalenie jelit. U młodszych pacjentów stomia ma zazwyczaj charakter czasowy i bywa elementem leczenia prowadzącego do późniejszego przywrócenia prawidłowych funkcji układu pokarmowego.
Należy także pamiętać, że każda operacja w obrębie jelit wiąże się z potencjalną koniecznością wyłonienia stomii, dlatego przed zabiegiem pacjent jest informowany o takim ryzyku i wyraża na nie świadomą zgodę.
Rodzaje i umiejscowienie stomii
Stomie można klasyfikować według różnych kryteriów. Jednym z nich jest czas ich użytkowania – wyróżnia się stomię czasową, stosowaną przejściowo (np. do momentu zakończenia leczenia), oraz stomię definitywną, pozostającą na stałe. Istotny jest także podział ze względu na budowę – stomia może być jednolufowa (z jednym ujściem) lub dwulufowa (z dwoma otworami, pełniącymi różne funkcje w obrębie przewodu pokarmowego).
Najważniejszy podział dotyczy jednak miejsca wyłonienia stomii i rodzaju narządu, którego dotyczy zabieg. Wyróżnia się trzy podstawowe typy:
Kolostomia
Jest to stomia wyłaniana z jelita grubego, najczęściej w sytuacji, gdy konieczne jest usunięcie jego fragmentu lub odbytnicy. Zazwyczaj znajduje się po lewej stronie brzucha, poniżej pępka, i nieznacznie wystaje ponad powierzchnię skóry. Wydalanie treści jelitowej odbywa się w sposób bardziej uporządkowany niż w przypadku innych typów stomii, a konsystencja stolca jest zwykle bardziej uformowana. W niektórych przypadkach kolostomia ma charakter czasowy – jeśli zachowana została część jelita i odbyt, możliwe jest późniejsze przywrócenie naturalnej drogi wypróżniania.
Ileostomia
Powstaje poprzez wyłonienie fragmentu jelita cienkiego, najczęściej po prawej stronie brzucha. Tego typu stomię wykonuje się zwykle wtedy, gdy konieczne jest usunięcie całego jelita grubego lub jego znacznej części. Ileostomia wystaje bardziej ponad powierzchnię skóry niż kolostomia, a wydalana treść ma płynną lub półpłynną konsystencję i pojawia się praktycznie w sposób ciągły. Z tego względu wymaga szczególnej dbałości o skórę wokół stomii oraz odpowiedniego zaopatrzenia stomijnego. Bywa stosowana zarówno jako rozwiązanie stałe, jak i czasowe – np. w celu umożliwienia wygojenia dalszych odcinków jelita.
Urostomia
Ten rodzaj stomii dotyczy układu moczowego i jest wykonywany w sytuacji, gdy naturalne odprowadzanie moczu nie jest możliwe, np. po usunięciu pęcherza moczowego. Zabieg polega na odprowadzeniu moczu przez fragment jelita połączony z moczowodami, którego koniec wyprowadza się na powierzchnię brzucha – najczęściej po prawej stronie, poniżej pępka. Mocz wydalany jest w sposób ciągły do specjalnego worka. Podobnie jak w przypadku ileostomii, wymaga to odpowiedniej pielęgnacji i zabezpieczenia skóry, ponieważ stały kontakt z wilgocią może prowadzić do podrażnień.
Życie ze stomią – sen, aktywność fizyczna i codzienne funkcjonowanie
Posiadanie stomii nie oznacza konieczności rezygnacji z aktywnego trybu życia. Choć początkowo może się wydawać, że obecność worka stomijnego znacząco ogranicza codzienne funkcjonowanie, w praktyce – przy odpowiedniej pielęgnacji i organizacji – możliwe jest prowadzenie normalnego życia, w tym podejmowanie aktywności fizycznej, pracy zawodowej czy realizowanie pasji.
Aktywność fizyczna ze stomią
Regularny ruch jest nie tylko możliwy, ale wręcz zalecany. Umiarkowana aktywność, taka jak:
- pływanie,
- jazda na rowerze,
- spacery czy lekkie ćwiczenia,
może wspierać pracę jelit i poprawiać ogólne samopoczucie. Należy jednak pamiętać, że powrót do aktywności powinien być stopniowy – szczególnie w pierwszych tygodniach po operacji, kiedy organizm potrzebuje czasu na regenerację.
Aby zwiększyć komfort i bezpieczeństwo podczas ćwiczeń, warto:
- opróżnić worek stomijny przed rozpoczęciem aktywności,
- zadbać o odpowiednie przymocowanie sprzętu (najlepiej na około godzinę przed wysiłkiem),
- w przypadku pływania zabezpieczyć filtr worka, aby zapobiec przedostawaniu się wody.
Niewskazane są natomiast:
- sporty kontaktowe i urazowe (np. boks, zapasy),
- podnoszenie dużych ciężarów,
- intensywne, gwałtowne ruchy czy podskoki.
Sen ze stomią
Odpowiednia pozycja podczas snu wpływa na komfort i bezpieczeństwo. Zaleca się:
- spanie na boku – zarówno po stronie stomii, jak i przeciwnej,
- w przypadku spania na drugim boku – podłożenie poduszki pod brzuch, co zmniejsza nacisk i ciężar wypełnionego worka.
Dzięki temu możliwe jest ograniczenie dyskomfortu oraz ryzyka przesunięcia sprzętu stomijnego.
Styl życia i codzienne nawyki
Osoby ze stomią mogą prowadzić aktywne i satysfakcjonujące życie, jednak powinny unikać czynników, które mogą negatywnie wpływać na funkcjonowanie organizmu. Zaleca się:
- rezygnację z palenia tytoniu,
- ograniczenie spożycia alkoholu,
- utrzymywanie regularnej aktywności fizycznej.
Wsparcie specjalistów, takich jak pielęgniarka stomijna, oraz kontakt z innymi osobami ze stomią (np. poprzez organizacje lub grupy wsparcia) mogą znacząco ułatwić adaptację do nowej sytuacji.
Dieta przy stomii – najważniejsze zasady
Odpowiednie odżywianie odgrywa kluczową rolę w codziennym funkcjonowaniu. Dieta powinna być zbilansowana i dostosowana indywidualnie, z uwzględnieniem reakcji organizmu.
Najważniejsze zalecenia:
- spożywanie posiłków regularnie i w spokojnym tempie,
- dokładne przeżuwanie pokarmów,
- picie odpowiedniej ilości płynów (szczególnie przy ileostomii),
- wybieranie świeżych i lekkostrawnych produktów,
Warto ograniczyć lub unikać:
- potraw tłustych i ciężkostrawnych,
- produktów wzdymających (np. kapusta, groch, fasola),
- napojów gazowanych,
- nadmiaru błonnika,
- alkoholu i ostrych przypraw,
- słodyczy oraz wysoko przetworzonej żywności.
Niektóre produkty mogą dodatkowo zmniejszać nieprzyjemny zapach treści jelitowej, np. natka pietruszki, maślanka czy sok żurawinowy.
Celem diety jest przede wszystkim utrzymanie równowagi trawiennej – zapobieganie zarówno biegunkom, jak i zaparciom. Odpowiednio dobrane nawyki żywieniowe pozwalają ograniczyć dolegliwości i poprawić komfort życia.









Validate your login