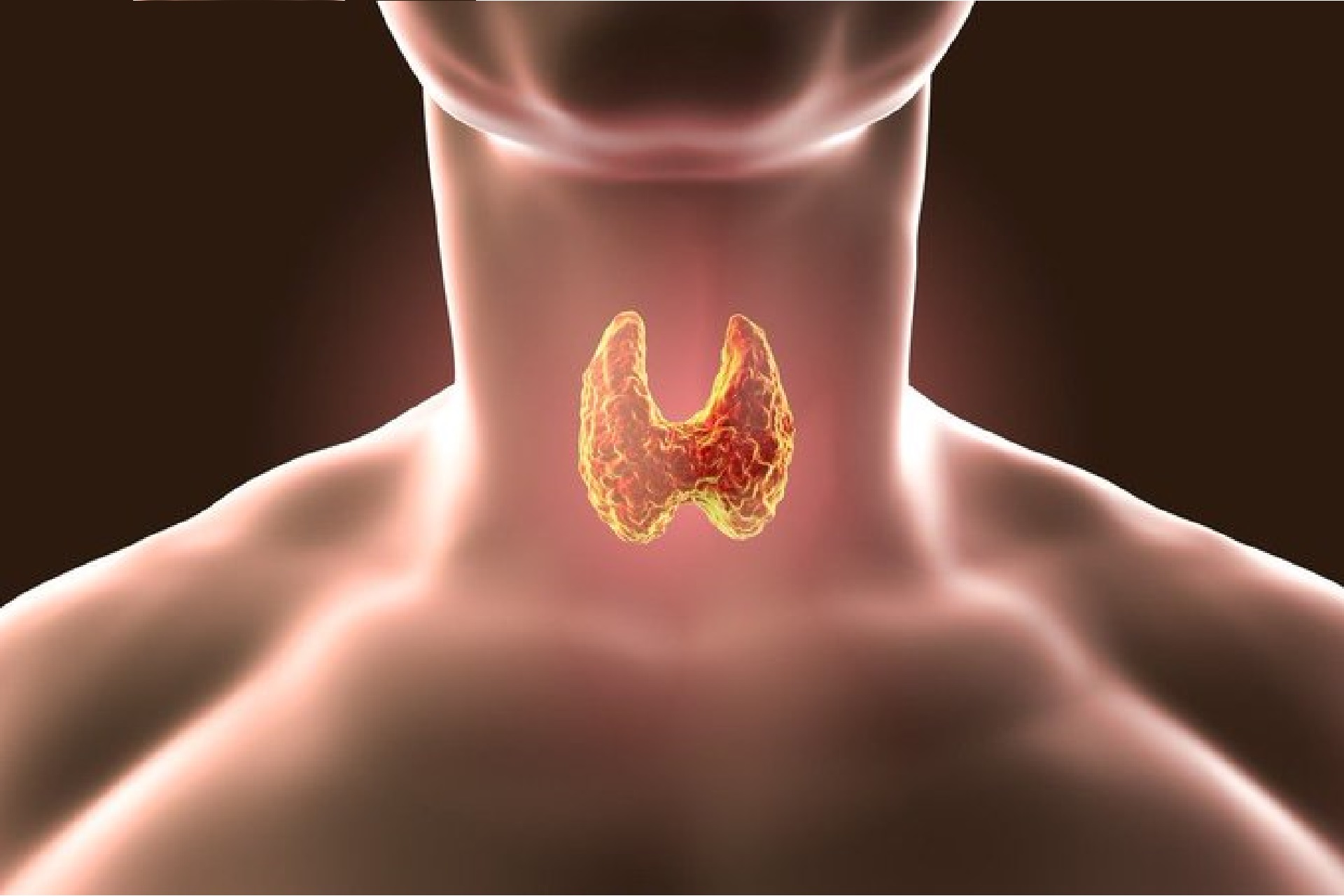
Tarczyca jest gruczołem wewnątrzwydzielniczym znajdującym się w przedniej części szyi, do którego funkcji należy wytwarzanie hormonów. Ma również znaczący wpływ na regulowanie temperatury ciała, pracę serca, potliwość ciała i nastrój psychiczny. Choroby tarczycy nie mają typowych oznak bólowych i często tylko specjalistyczne badania potrafią jednoznacznie wskazać na powiązanie gruczołu z różnorakimi objawami, które spowalniają działanie organizmu. Związane są one z niedoborem hormonów tarczowych. Tą chorobą jest niedoczynność tarczycy.
Przyczyny niedoczynności tarczycy
Hormony tarczycy takie jak trójjodotyronina (T3), tyroksyna (T4) i kalcytonina kierują przemianami metabolicznymi w narządach i tkankach organizmu. Są one produkowane w organizmie dzięki odpowiednim dawkom jodu, dostarczanym przez powietrze oraz pożywienie. Hipotyreoza, powszechniej znana jako niedoczynność tarczycy, objawia się stanem niedoboru tych hormonów. Choroba jest najczęstszą w przypadku gruczołu i jest diagnozowana u 1-6% ludzi przed 60 rokiem życia, znacznie częściej u kobiet niż mężczyzn. Za prawidłowe funkcjonowanie tarczycy odpowiada hormon produkowany przez przysadkę mózgową – tyreotropina (TSH). W przypadku zaniżonego wytwarzania TSH w porównaniu do zapotrzebowania ustroju, stwierdza się właśnie niedoczynność tarczycy.
Chorobę dzieli się na trzy główne rodzaje:
- pierwotną – kiedy uszkodzony jest sam gruczoł tarczycy np. poprzez chorobę Hashimoto (autoimmunologiczne zapalenie gruczołu, które uaktywnia przeciwciała anty-TPO i anty-Tg przewlekle niszczące komórki wytwarzane naturalnie w tarczycy), częściowe lub całkowite usunięcie tarczycy, radioterapia okolic szyi w czasie terapii antynowotworowej, niedostatek jodu w pożywieniu i/lub środowisku, zażywanie niektórych leków, genetyczna niedoczynność,
- wtórną – spowodowaną nieprawidłowościami działania przysadki mózgowej (niedobór hormonu TSH) wynikającymi z nowotworów, stanów zapalnych lub urazów,
- trzeciorzędową – wynikającą z niedostatecznej ilości TRH (hormonu tyreoliberyny) wytwarzanego przez podwzgórze i regulującego prawidłowe działanie przysadki mózgowej (analogicznie może pojawić się w przypadku np. obecności guza czy innego uszkodzenia przysadki).
Objawy niedoczynności tarczycy
Hipotyreoza może objawiać się dwojako: w formie subklinicznej (utajonej) i klinicznej (pełnoobjawowej).
Subkliniczna niedoczynność tarczycy jest łagodniejszą odmianą choroby, której objawy są znikome i trudne do wykrycia. U ludzi dorosłych rozpoznaje się np. stany ciągłego zmęczenia, wahania nastrojów lub nawet depresję. Nie są one jednoznacznie związane z niedoczynnością, jednakże nie należy ich ignorować, gdyż może to doprowadzić do przejścia choroby w fazę pełnoobjawową. Objawy nasilają się z wiekiem, jednakże występują też u dzieci i młodzieży. W ich przypadku forma subkliniczna może powodować opóźnienia w fizycznym i psychicznym rozwoju organizmu w tym zaburzenia wzrostu, łamliwość kości, spowolnienie mowy, suchość skóry.
Kliniczna niedoczynność tarczycy ma wiele różnych objawów i niezbędne jest wykonanie specjalistycznych badań, które mogą je powiązać z niskim poziomem hormonów. Do tej odmiany choroby tarczycy zalicza się:
- przyrost masy ciała,
- liczne zaparcia,
- ból stawów i sztywność mięśni,
- problemy z oddychaniem (duszności),
- problemy z podtrzymaniem ciąży,
- zaburzenia miesiączkowania (nadmierne lub skąpe krwawienia),
- zaburzenia psychiczne (silna depresja, niestabilność emocjonalna, choroba dwubiegunowa, otępienie),
- obniżone libido i/lub impotencja,
- obniżone ciśnienie krwi i zwolnione tętno,
- zaniki pamięci i kłopoty z koncentracją,
- chroniczne zmęczenie, osłabienie i senność,
- chroniczne silne bóle głowy,
- permanentne uczucie zimna (niezależne od temperatury otoczenia),
- przesuszenie skóry i włosów,
- obrzęk różnych części ciała (w tym często tzw. „nalane” rysy twarzy i opuchnięte ręce i powieki).
Brak leczenia niedoczynności tarczycy znacznie pogarsza jakość życia poprzez występowanie uciążliwych dolegliwości. Może nie tylko mieć negatywne skutki dla zdrowia, ale również powodować powikłania zagrażające życiu, w postaci śpiączki hipometabolicznej. Występuje najczęściej u ludzi z chorobami współistniejącymi, jak np. choroby krążenia czy układu oddechowego. Prowadzi do wstrząsu organizmu i leczenia na szpitalnym oddziale intensywnej terapii. U kobiet ciężarnych nieleczona choroba wywołuje poronienia lub przedwczesne porody oraz wady rozwojowe płodu. Dlatego ogromny nacisk kładzie się na odpowiednią diagnostykę zanim rozpocznie się starania o dziecko.
Rozpoznanie i leczenie niedoczynności tarczycy
Jeśli istnieje ryzyko wystąpienia niedoczynności tarczycy, lekarz w pierwszej kolejności zleca badania hormonalne. W ramach badania krwi, sprawdza się stężenie TSH, a następnie T4 i/lub T3 we krwi. Wynik analizy TSH występujący w górnej granicy normy świadczy o niedoczynności, zwłaszcza w połączeniu z niskim poziomem T4. Istotne jest również zbadanie stężenia przeciwciał przeciwtarczycowych (anty-TPO), aby wykluczyć możliwość wystąpienia choroby autoimmunologicznej tarczycy. Następnym krokiem jest często wykonanie USG tarczycy, aby potwierdzić nieprawidłowości w jej budowie (w przypadku wystąpienia choroby Hashimoto, gruczoł jest pomniejszony).
Niedoczynność tarczycy leczy się głównie poprzez zażywanie leków, które należy regularnie przyjmować zazwyczaj do końca życia. Organizmowi dostarcza się hormon tarczycy – tyroksynę, pod postacią tabletek. Kiedy lekarz endokrynolog ustali właściwą dawkę leku, a poziom hormonów w organizmie wyrówna się, przeprowadza się kontrolną diagnostykę stężenia TSH co 6-12 miesięcy. Taką formę badań należy stosować w przypadku osób mających predyspozycje genetyczne do chorób tarczycy. Znacznie częściej badać się powinny kobiety w ciąży oraz osoby chorujące przewlekle na inne choroby współistniejące, mogące mieć wpływ na poziom TSH.
Jeśli niedoczynność jest spowodowana niedoborem jodu lub białka, stosuje się odpowiednią suplementację tych pierwiastków. Zwłaszcza jod jest istotny dla organizmu, ponieważ reguluje produkcję hormonów oraz wzmacnia przemianę materii. Białko nie tylko wspomaga metabolizm, ale też stymuluje wytwarzanie hormonu wzrostu wpływającego na spalanie tkanki tłuszczowej. Jod należy dostarczać poprzez drogę wziewną (oddychanie morskim powietrzem bogatym w jod), a także spożywanie sporej ilości ryb lub owoców morza (małż, ostryg, dorszy, makreli itp.), wody mineralnej, otrąb lub dodawanie soli jodowanej do potraw. Aby unormować poziom stężenia TSH w organizmie należy uzupełnić dietę w produkty bogate w selen (w przypadku niedoboru tego pierwiastka obniża się przyswajalność jodu), żelazo (jego niski poziom powoduje wzrost TSH i obniżenie T3), cynk (ważny dla odpowiedniego funkcjonowania gruczołu tarczycy) i błonnik (zapobiega zaparciom i poprawia perystaltykę jelit).






Validate your login