Choroby pasożytnicze płuc to stosunkowo rzadko rozpoznawana, lecz istotna grupa schorzeń, które mogą prowadzić do poważnych powikłań oddechowych. Choć w powszechnej świadomości pasożyty kojarzone są głównie z układem pokarmowym, wiele z nich w swoim cyklu życiowym przechodzi przez płuca lub lokalizuje się w nich na stałe. Zrozumienie mechanizmów zakażenia, czynników ryzyka oraz metod diagnostycznych ma kluczowe znaczenie dla wczesnego rozpoznania i skutecznego leczenia tych schorzeń.
Skąd biorą się pasożyty w płucach?
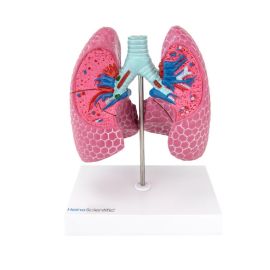
Pasożyty zdolne do zajmowania układu oddechowego tworzą niejednorodną grupę organizmów, które mogą lokalizować się w płucach na stałe lub traktować je jako etap przejściowy w swoim cyklu rozwojowym przed dotarciem do narządu docelowego. Ich obecność w obrębie dróg oddechowych i miąższu płucnego wiąże się z ryzykiem uszkodzenia tkanek, zaburzeń wymiany gazowej oraz wywołania reakcji zapalnej o różnym nasileniu.
Zakażenia pasożytnicze płuc notowane są na całym świecie i mogą występować zarówno u osób immunokompetentnych, jak i z obniżoną odpornością. Ciężkość przebiegu zależy od gatunku pasożyta, intensywności inwazji oraz ogólnego stanu zdrowia chorego. U osób z zaburzeniami odporności częściej obserwuje się powikłania oraz ryzyko utrwalonych zmian w tkance płucnej. Z tego względu kluczowe znaczenie ma wczesne rozpoznanie i wdrożenie odpowiedniego leczenia, co pozwala ograniczyć następstwa choroby i poprawić funkcję układu oddechowego. Szczególnie wysoką zapadalność odnotowuje się w krajach rozwijających się, gdzie choroby pasożytnicze pozostają istotną przyczyną zachorowalności i zgonów.
Płuca mogą stanowić pierwotne ognisko choroby, element zakażenia uogólnionego lub narząd przejściowy w trakcie migracji larw. Do zakażenia może dojść kilkoma drogami. Najczęstsza jest droga pokarmowa, poprzez spożycie jaj pasożytów obecnych w zanieczyszczonej wodzie, żywności lub na brudnych rękach. Możliwe jest także wnikanie larw przez skórę podczas kontaktu z zanieczyszczoną glebą lub wodą, a w niektórych przypadkach zakażenie następuje w wyniku ukłucia przez owady będące wektorami pasożytów.
Szczególną uwagę zwraca się na zakażenia związane z kontaktem ze zwierzętami. Rezerwuarem Echinococcus granulosus jest pies, natomiast Echinococcus multilocularis związany jest przede wszystkim z lisami; do przypadkowego zakażenia dochodzi wskutek połknięcia jaj pasożyta, na przykład wraz z nieumytymi owocami leśnymi lub poprzez kontakt z sierścią zwierząt. Z kolei zakażenie Toxocara spp., określane jako zespół larwy trzewnej wędrującej, dotyczy głównie małych dzieci i wiąże się z połknięciem dojrzałych jaj obecnych w skażonej glebie lub piasku. W przebiegu inwazji może dochodzić do powstawania zmian ziarniniakowych w różnych narządach, w tym także w obrębie narządu wzroku.
Rodzaje pasożytów w płucach i przyczyny zakażenia
Wśród pasożytów, które przejściowo zajmują płuca w trakcie swojego cyklu rozwojowego, istotną grupę stanowią nicienie. Do tej kategorii zalicza się między innymi Ascaris lumbricoides (glistę ludzką). Po połknięciu inwazyjnych jaj larwy uwalniają się w jelicie, następnie przedostają się do krwiobiegu i wraz z nim docierają do płuc, gdzie mają zapewnione warunki tlenowe niezbędne do dalszego rozwoju. Z płuc przemieszczają się przez drzewo oskrzelowe do gardła, zostają ponownie połknięte i ostatecznie dojrzewają w jelicie cienkim.
Podobny mechanizm migracji dotyczy Toxocara canis oraz Toxocara cati. Zakażenie następuje po spożyciu dojrzałych jaj, a uwolnione larwy wędrują z jelita do wątroby, a następnie mogą przedostać się do płuc i innych narządów. Inwazja tych pasożytów może prowadzić do rozwoju zespołu larwy trzewnej wędrującej, szczególnie u małych dzieci, w następstwie kontaktu z zanieczyszczoną glebą lub piaskiem.
Do nicieni przechodzących przez płuca należy również Strongyloides stercoralis, wywołujący węgorzycę. Larwy tego pasożyta po wniknięciu do organizmu migrują do płuc, skąd po odkrztuszeniu i ponownym połknięciu trafiają do jelita cienkiego, gdzie osiągają postać dorosłą. Zbliżony cykl dotyczy tęgoryjców – Ancylostoma duodenale oraz Necator americanus – których larwy przedostają się do organizmu przez skórę, następnie wraz z krwią docierają do płuc, by po migracji do gardła i ponownym połknięciu dojrzewać w przewodzie pokarmowym.
Istnieją również pasożyty, dla których płuca stanowią miejsce stałego bytowania. Należy do nich Paragonimus westermani, przywra płucna osiedlająca się w miąższu płuc i wywołująca objawy mogące przypominać gruźlicę. Z kolei Echinococcus granulosus tworzy w płucach torbiele (bąble), rozwijające się powoli i mogące osiągać znaczne rozmiary. Pokrewny gatunek – Echinococcus multilocularis – lokalizuje się głównie w wątrobie, jednak drogą krwi może zajmować także płuca.
Wśród pierwotniaków zdolnych do zajęcia układu oddechowego wymienia się Entamoeba histolytica, który pierwotnie bytuje w jelicie grubym, lecz w przebiegu zakażenia może szerzyć się drogą krwi do innych narządów, w tym do płuc.
Zakażenie pasożytami może nastąpić kilkoma drogami:
- Najczęstsza jest droga pokarmowa – poprzez spożycie jaj lub cyst obecnych w skażonej wodzie, żywności czy na brudnych rękach.
- Część pasożytów wnika przez nieuszkodzoną skórę podczas kontaktu z zanieczyszczoną glebą lub wodą.
- Inne przenoszone są przez owady krwiopijne, zwłaszcza komary. Do tej grupy należą m.in. Plasmodium vivax, Plasmodium ovale oraz Plasmodium malariae, a także filarie, takie jak Wuchereria bancrofti, Brugia malayi, Mansonella ozzardi czy Dirofilaria immitis, występujące głównie w strefie tropikalnej i subtropikalnej. Ryzyko zakażenia zwiększa się podczas podróży do regionów endemicznych.
Objawy występowania pasożytów w płucach
Obecność pasożytów w obrębie układu oddechowego wywołuje reakcję zapalną, której towarzyszy zwiększone wydzielanie śluzu, powstawanie nacieków komórkowych oraz zmiany w strukturze nabłonka dróg oddechowych. Następstwem tych procesów mogą być dolegliwości o różnym nasileniu. Najczęściej obserwuje się napadowy kaszel, świszczący oddech, duszność oraz – w niektórych przypadkach – krwioplucie. Objawom ze strony układu oddechowego mogą towarzyszyć symptomy ogólne, takie jak gorączka, osłabienie, bóle głowy, spadek tolerancji wysiłku, a także dolegliwości ze strony przewodu pokarmowego, m.in. bóle brzucha, nudności czy wymioty. Część zakażeń może jednak przebiegać bezobjawowo i zostać wykryta przypadkowo.
Obraz kliniczny zależy od gatunku pasożyta oraz etapu jego cyklu rozwojowego. W przebiegu glistnicy wywołanej przez Ascaris lumbricoides w fazie migracji larw przez płuca pojawia się kaszel, niekiedy duszność oraz objawy ogólne, w tym stan podgorączkowy lub gorączka. Dolegliwości te mają zwykle charakter przejściowy i ustępują samoistnie w ciągu kilku tygodni.
Zakażenia wywołane przez Echinococcus granulosus oraz inne gatunki bąblowców przez długi czas mogą nie dawać żadnych objawów. Tworzące się torbiele lokalizują się najczęściej w wątrobie i płucach, rzadziej w ośrodkowym układzie nerwowym. Symptomy ze strony układu oddechowego pojawiają się zwykle w wyniku ucisku torbieli na sąsiednie struktury, jej pęknięcia lub nadkażenia bakteryjnego. Rozrastające się zmiany mogą prowadzić do stopniowego uszkodzenia i zaniku zajętych tkanek.
W przypadku zakażenia Toxocara canis lub Toxocara cati zajęcie płuc może objawiać się kaszlem, świstami oddechowymi oraz gorączką, choć inwazja często przebiega skąpoobjawowo. W niektórych filariozach, wywoływanych m.in. przez Wuchereria bancrofti, możliwe jest występowanie krwioplucia oraz bólu opłucnowego.
Zakażenia pasożytnicze układu oddechowego sprzyjają także rozwojowi wtórnych infekcji bakteryjnych, co może dodatkowo nasilać objawy i pogarszać przebieg choroby.
Diagnostyka chorób pasożytniczych płuc
Rozpoznanie zakażeń pasożytniczych płuc jest utrudnione ze względu na nieswoisty charakter objawów, które mogą przypominać inne, częściej występujące choroby układu oddechowego. Z tego powodu w pierwszym etapie diagnostyki zazwyczaj wyklucza się bardziej powszechne przyczyny dolegliwości, takie jak infekcje bakteryjne, wirusowe czy choroby zapalne płuc.
Podstawą procesu diagnostycznego jest szczegółowy wywiad lekarski, obejmujący:
- ocenę potencjalnych źródeł zakażenia (kontakt ze zwierzętami domowymi lub dzikimi),
- przebywanie w środowisku mogącym sprzyjać zakażeniu,
- podróże do regionów, w których choroby pasożytnicze występują częściej,
- ocena objawów klinicznych oraz ich czasu trwania.
W diagnostyce wykorzystuje się szereg badań laboratoryjnych:
- morfologia krwi często stwierdza się zwiększoną liczbę granulocytów kwasochłonnych, czyli eozynofilię, która może wskazywać na obecność pasożyta,
- badania serologiczne umożliwiające wykrycie swoistych przeciwciał przeciwko określonym patogenom,
- metody biologii molekularnej, takie jak PCR, pozwalające na identyfikację materiału genetycznego pasożyta,
- badanie kału, szczególnie gdy podejrzewa się pasożyty rozwijające się zarówno w przewodzie pokarmowym, jak i w płucach.
- analiza plwociny w celu wykrycia form pasożyta obecnych w drogach oddechowych.
Ważnym elementem diagnostyki są badania obrazowe klatki piersiowej, takie jak:
- zdjęcie rentgenowskie,
- tomografia komputerowa,
- rezonans magnetyczny.
Pozwalają one uwidocznić zmiany zapalne, nacieki, a także charakterystyczne zmiany torbielowate, typowe dla niektórych zakażeń pasożytniczych, na przykład bąblowicy. W niektórych przypadkach rozważane jest pobranie materiału bezpośrednio ze zmiany chorobowej, na przykład płynu z torbieli, w celu przeprowadzenia badań mikroskopowych lub molekularnych. Jednak nie zawsze jest to możliwe, ponieważ procedury inwazyjne mogą wiązać się z ryzykiem powikłań, takich jak rozsiew zakażenia lub uszkodzenie zajętych struktur.
Leczenie chorób pasożytniczych płuc
Leczenie zakażeń pasożytniczych płuc uzależnione jest przede wszystkim od gatunku pasożyta oraz stopnia zaawansowania choroby. Podstawę terapii stanowi stosowanie leków przeciwpasożytniczych, których celem jest całkowite usunięcie pasożyta z organizmu lub zahamowanie jego dalszego rozwoju. Preparaty dobierane są indywidualnie, w zależności od rozpoznania oraz stanu klinicznego chorego. W terapii wykorzystuje się między innymi substancje takie jak albendazol, mebendazol, tiabendazol czy pyrantel. Czas trwania leczenia może wynosić od kilku dni do kilku tygodni, a w niektórych przypadkach konieczne jest powtórzenie cyklu terapeutycznego.
W sytuacjach, gdy pasożyty tworzą zmiany o charakterze torbielowatym, jak ma to miejsce w bąblowicy wywołanej przez Echinococcus granulosus, leczenie farmakologiczne może być niewystarczające. W takich przypadkach konieczne jest zastosowanie leczenia chirurgicznego, polegającego na usunięciu torbieli lub innych zmian pasożytniczych. Interwencja operacyjna pozwala zapobiec dalszemu uszkodzeniu tkanek oraz zmniejsza ryzyko powikłań, takich jak pęknięcie torbieli czy rozwój wtórnych zakażeń.
Oprócz leczenia przyczynowego istotne znaczenie ma także terapia wspomagająca, mająca na celu poprawę funkcjonowania układu oddechowego oraz łagodzenie objawów choroby. Właściwie dobrane postępowanie terapeutyczne w większości przypadków umożliwia całkowite wyleczenie zakażenia. Skuteczność terapii ocenia się na podstawie poprawy stanu klinicznego oraz wyników badań kontrolnych, w tym badań serologicznych.
Wspomagająco zaleca się również prowadzenie zbilansowanej diety sprzyjającej prawidłowemu funkcjonowaniu układu odpornościowego. Wskazane jest spożywanie produktów bogatych w witaminy i składniki odżywcze, takich jak warzywa, owoce, produkty białkowe oraz pokarmy lekkostrawne. Jednocześnie zaleca się ograniczenie spożycia produktów wysoko przetworzonych, nadmiaru cukrów prostych oraz unikanie alkoholu i palenia tytoniu, które mogą osłabiać naturalne mechanizmy obronne organizmu.
Profilaktyka zakażeń pasożytniczych płuc
Profilaktyka zakażeń pasożytniczych, które mogą obejmować również układ oddechowy, opiera się przede wszystkim na przestrzeganiu zasad higieny i właściwym przygotowywaniu żywności. Kluczowe znaczenie ma utrzymywanie czystości w kuchni, dokładne mycie rąk przed kontaktem z jedzeniem oraz przechowywanie produktów spożywczych na czystych powierzchniach. Owoce i warzywa powinny być starannie płukane pod bieżącą wodą, zwłaszcza jeśli pochodzą z upraw przydomowych lub zostały zebrane w lesie. Mięso i ryby należy poddawać odpowiedniej obróbce termicznej, ponieważ spożywanie surowych lub niedogotowanych produktów zwierzęcych zwiększa ryzyko zakażenia.
Istotne znaczenie ma także higiena po kontakcie z potencjalnie skażonym środowiskiem. Ręce powinny być dokładnie myte po pracy w ogrodzie, zabawie w piaskownicy, kontakcie z ziemią czy zwierzętami oraz po czyszczeniu kuwet i misek. Należy dbać o utrzymanie czystości miejsc, w których przebywają psy i koty, oraz regularnie poddawać je odrobaczaniu zgodnie z zaleceniami lekarza weterynarii. W przypadku piaskownic wskazane jest ich zabezpieczanie przed dostępem zwierząt, aby ograniczyć możliwość skażenia piasku jajami pasożytów.
Po zakończeniu leczenia zakażenia pasożytniczego szczególną uwagę zwraca się na utrwalenie prawidłowych nawyków higienicznych. Wskazane jest unikanie bezpośredniego kontaktu z nieodrobaczonymi zwierzętami oraz konsekwentne mycie rąk po zabawie na świeżym powietrzu. W warunkach domowych zaleca się zamykanie piaskownic po zakończonej zabawie.
Podczas podróży, zwłaszcza do regionów o niższym standardzie sanitarnym, należy spożywać wyłącznie wodę butelkowaną lub przegotowaną oraz unikać napojów z niepewnych źródeł. Wskazane jest także zachowanie ostrożności przy wyborze potraw sprzedawanych na ulicznych stoiskach. Dodatkowo zaleca się unikanie chodzenia boso po wilgotnej glebie, gdzie mogą znajdować się larwy niektórych pasożytów zdolne do przenikania przez skórę.











Validate your login