Kapsulotomia to zabieg okulistyczny wykonywany u pacjentów, u których po operacji zaćmy dochodzi do pogorszenia jakości widzenia z powodu tzw. zaćmy wtórnej. Jest to powikłanie polegające na zmętnieniu tylnej torebki soczewki, która pozostaje w oku po usunięciu naturalnej, zmętniałej soczewki i wszczepieniu sztucznej soczewki wewnątrzgałkowej. Zmętnienie tej struktury utrudnia prawidłowe przechodzenie światła do siatkówki, co powoduje ponowne pojawienie się objawów takich jak zamglenie obrazu czy pogorszenie ostrości widzenia.
Samą zaćmę stanowi postępujące zmętnienie soczewki oka, które nieleczone może prowadzić do znacznego pogorszenia wzroku, a nawet jego utraty. Standardową metodą leczenia jest operacyjne usunięcie zmętniałej soczewki i zastąpienie jej sztucznym implantem. W większości przypadków zabieg ten przynosi trwałą poprawę widzenia, jednak u części pacjentów po kilku miesiącach lub latach może rozwinąć się zaćma wtórna.
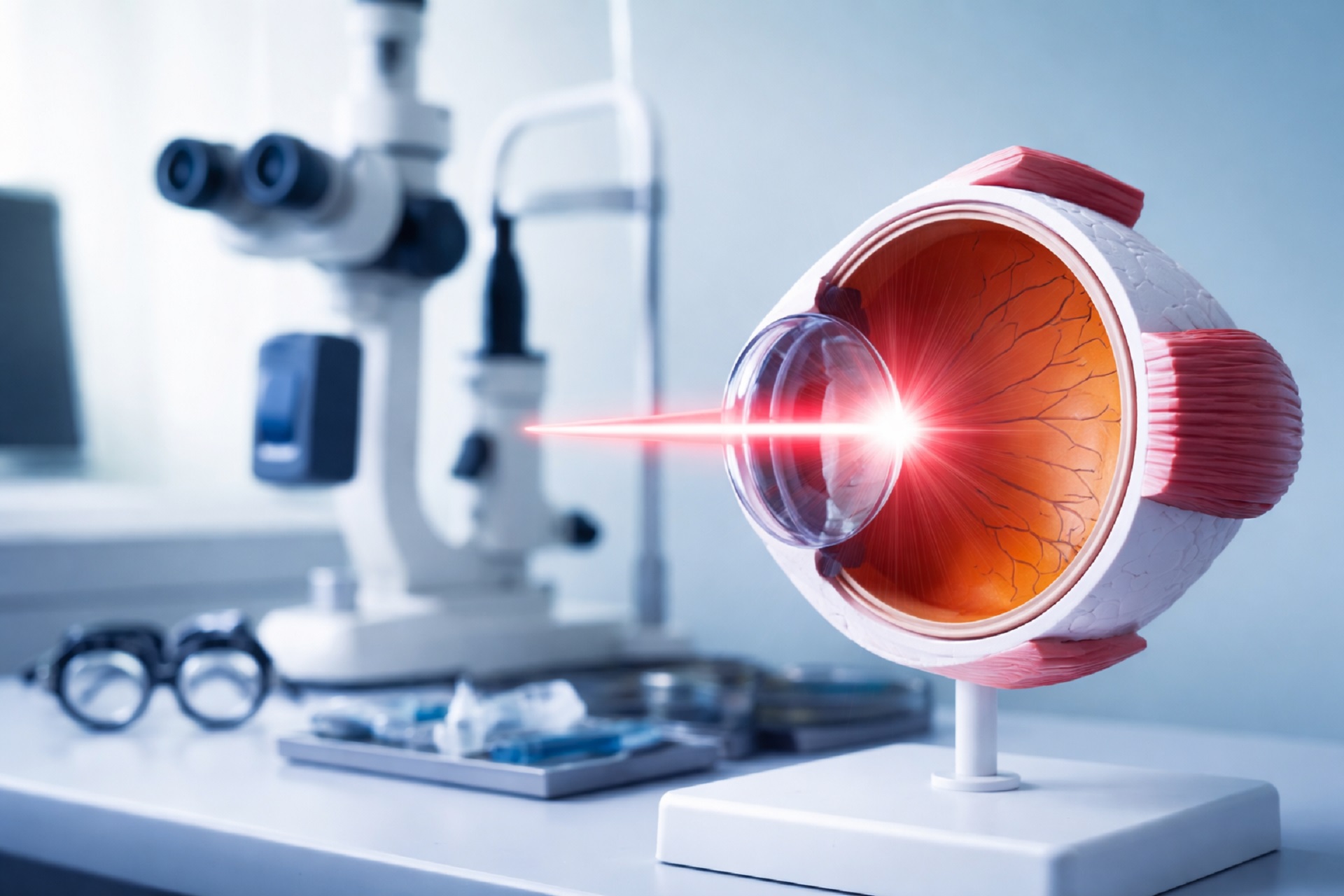
W przypadku pojawienia się zaćmy wtórnej stosuje się kapsulotomię laserową, najczęściej z wykorzystaniem lasera YAG. Zabieg polega na wykonaniu niewielkiego otworu w zmętniałej tylnej torebce soczewki, dzięki czemu światło może ponownie swobodnie docierać do siatkówki. Procedura jest precyzyjna, małoinwazyjna i zazwyczaj wykonywana ambulatoryjnie. Jej celem jest przywrócenie prawidłowej ostrości wzroku oraz poprawa jakości widzenia, w tym kontrastu.
Kapsulotomia YAG jest stosowana wyłącznie w leczeniu zaćmy wtórnej, czyli powikłania po operacji usunięcia zaćmy pierwotnej. Objawami wskazującymi na konieczność rozważenia zabiegu mogą być m.in. zamglenie obrazu, pogorszenie ostrości widzenia podczas codziennych czynności, pojawianie się aureoli wokół źródeł światła czy zwiększona wrażliwość na jasne oświetlenie. W większości przypadków poprawa widzenia następuje szybko – często już w dniu zabiegu lub w ciągu kilku kolejnych dni – a uzyskany efekt jest trwały.
Wskazania i przeciwwskazania do kapsulotomii
Kapsulotomia laserowa jest skuteczną metodą leczenia zaćmy wtórnej, czyli zmętnienia tylnej torebki soczewki, które może pojawić się po operacji usunięcia zaćmy i wszczepieniu sztucznej soczewki wewnątrzgałkowej. Zabieg rozważa się przede wszystkim u pacjentów, u których zmiany te powodują pogorszenie jakości widzenia i utrudniają codzienne funkcjonowanie.
Do najczęstszych wskazań do wykonania kapsulotomii YAG należą objawy takie jak:
- stopniowe pogorszenie ostrości wzroku po pewnym czasie od operacji zaćmy,
- zamglony lub rozmyty obraz,
- trudności podczas czytania czy oglądania telewizji,
- zwiększona wrażliwość na światło.
U części osób mogą pojawiać się również charakterystyczne aureole wokół źródeł światła, szczególnie widoczne podczas jazdy nocą. Objawy te wynikają z rozpraszania promieni świetlnych przez zmętniałą tylną torebkę soczewki.
Decyzję o przeprowadzeniu zabiegu podejmuje się na podstawie szczegółowego badania okulistycznego. Podczas diagnostyki ocenia się stopień zmętnienia torebki soczewki oraz wpływ zmian na jakość widzenia. W niektórych przypadkach kapsulotomia wykonywana jest także wtedy, gdy zmętnienie utrudnia dokładną ocenę dna oka podczas innych badań diagnostycznych, na przykład u pacjentów z podejrzeniem chorób siatkówki.
Mimo wysokiej skuteczności i bezpieczeństwa procedury istnieją sytuacje, w których wykonanie kapsulotomii może być niewskazane. Do przeciwwskazań należą przede wszystkim:
- aktywne infekcje lub stany zapalne w obrębie oka, takie jak zapalenie błony naczyniowej,
- niektóre poważne choroby narządu wzroku, między innymi w przebiegu ciężkiej retinopatii cukrzycowej, obrzęku plamki żółtej czy w sytuacji wcześniejszego odwarstwienia siatkówki,
- ostrożność zachowuje się także u pacjentów z niekontrolowanym ciśnieniem wewnątrzgałkowym, ostrą postacią jaskry lub poważnymi chorobami ogólnoustrojowymi, takimi jak zaawansowana cukrzyca czy nadciśnienie,
- znaczne zmętnienie innych struktur oka, na przykład ciała szklistego, które ogranicza widoczność pola zabiegowego i może utrudnić precyzyjne użycie lasera.
Każdorazowo kwalifikacja do zabiegu powinna być poprzedzona konsultacją okulistyczną i dokładną oceną stanu oka. Pozwala to dobrać najbezpieczniejszą metodę leczenia oraz zminimalizować ryzyko ewentualnych powikłań.
Na czym polega kapsulotomia laserowa?
Procedura polega na wykonaniu niewielkiego otworu w zmętniałej tylnej torebce soczewki przy użyciu lasera, najczęściej lasera YAG. Dzięki temu światło ponownie może swobodnie docierać do siatkówki oka, co prowadzi do poprawy jakości widzenia i ustąpienia objawów takich jak zamglenie obrazu czy obniżona ostrość wzroku.
Zabieg ma charakter małoinwazyjny i wykonywany jest ambulatoryjnie. Nie wymaga hospitalizacji ani nacięć chirurgicznych, a cały proces trwa zwykle od kilku do kilkunastu minut. W trakcie procedury wykorzystuje się precyzyjne impulsy światła laserowego, które przecinają zmętniałą tkankę bez uszkadzania sąsiednich struktur oka. W efekcie powstaje niewielkie „okienko” w tylnej torebce soczewki, przywracające prawidłowy przepływ światła do siatkówki.
Jak przebiega zabieg krok po kroku?
Kapsulotomia nie wymaga specjalnego przygotowania ze strony pacjenta. W dniu zabiegu zaleca się jednak rezygnację z makijażu oczu oraz zdjęcie soczewek kontaktowych. Procedurę poprzedza badanie okulistyczne, podczas którego ocenia się stan oka, ostrość widzenia, ciśnienie wewnątrzgałkowe oraz inne istotne parametry, takie jak typ wszczepionej wcześniej soczewki czy stan torebki soczewki.
Na początku zabiegu do oka podawane są krople rozszerzające źrenicę, co umożliwia dokładną ocenę struktur oka i ułatwia przeprowadzenie procedury. Następnie stosuje się miejscowe znieczulenie w postaci kropli, dzięki czemu zabieg jest bezbolesny. Na powierzchni oka umieszcza się specjalną soczewkę kontaktową, która stabilizuje gałkę oczną i pozwala na precyzyjne skierowanie promienia lasera. Podczas zabiegu pacjent siedzi przed lampą szczelinową – w pozycji podobnej do tej, jaką przyjmuje się podczas standardowego badania okulistycznego. Niezwykle ważne jest, aby w tym czasie pozostawać nieruchomo i patrzeć w wskazany punkt, co umożliwia dokładne wykonanie zabiegu. Lekarz, korzystając z lasera YAG, kieruje krótkie impulsy światła w wybrane miejsce tylnej torebki soczewki, tworząc niewielki otwór w jej centralnej części. Cały proces jest stale kontrolowany przez specjalistę.
Postępowanie bezpośrednio po zabiegu
Po zakończeniu kapsulotomii oceniany jest stan oka oraz mierzone jest ciśnienie wewnątrzgałkowe. W niektórych przypadkach zaleca się stosowanie kropli przeciwzapalnych lub zapobiegających infekcji przez kilka kolejnych dni.
Pacjent może wrócić do domu bezpośrednio po zabiegu, jednak ze względu na przejściowe pogorszenie widzenia i wrażliwość na światło nie zaleca się prowadzenia pojazdów ani obsługi maszyn w tym samym dniu. W pierwszych godzinach po zabiegu mogą występować niewielkie zaburzenia widzenia lub uczucie olśnienia, które zazwyczaj ustępują samoistnie. Przez 1-2 dni wskazane jest także unikanie intensywnego wysiłku fizycznego. Zaleca się również kontrolę okulistyczną w celu oceny efektów zabiegu oraz monitorowania stanu oka. W większości przypadków poprawa ostrości widzenia pojawia się bardzo szybko – często już w dniu wykonania procedury lub w ciągu kilku następnych dni – a uzyskany efekt jest trwały.
Możliwe skutki uboczne i powikłania po kapsulotomii
Kapsulotomia wykonywana przy użyciu lasera YAG jest uznawana za bezpieczną i skuteczną metodę leczenia zaćmy wtórnej. Jak w przypadku każdej procedury medycznej, również w tym przypadku istnieje jednak pewne ryzyko wystąpienia działań niepożądanych. Powikłania zdarzają się stosunkowo rzadko, a u większości pacjentów zabieg przebiega bezproblemowo i przynosi wyraźną poprawę jakości widzenia.
Najczęściej obserwowanym przejściowym skutkiem ubocznym jest wzrost ciśnienia wewnątrzgałkowego. Zwykle pojawia się on bezpośrednio po zabiegu, a jego najwyższe wartości odnotowuje się po kilku godzinach. W większości przypadków ciśnienie wraca do normy w ciągu pierwszej doby, jednak ze względu na możliwość rozwoju powikłań – takich jak jaskra – zaleca się kontrolę okulistyczną po wykonaniu procedury.
Do rzadziej występujących powikłań należą między innymi:
- odwarstwienie siatkówki,
- obrzęk plamki żółtej lub rogówki,
- przemieszczenie soczewki wewnątrzgałkowej,
- krwawienie w przednim odcinku oka,
- zapalenie błony naczyniowej,
- u niektórych pacjentów mogą pojawić się również tzw. męty w polu widzenia, czyli drobne punkty lub cienie widoczne podczas patrzenia na jasne tło.
W większości przypadków objawy te mają charakter przejściowy. Ryzyko poważniejszych powikłań, takich jak odwarstwienie siatkówki, jest niewielkie, choć statystycznie nieco wyższe niż u osób, które nie poddawały się kapsulotomii. Z tego względu po zabiegu istotne jest monitorowanie stanu narządu wzroku i zgłaszanie lekarzowi wszelkich niepokojących objawów.
Do sygnałów wymagających pilnej konsultacji okulistycznej należą m.in.
- nagłe pogorszenie ostrości widzenia,
- silny ból oka,
- zaczerwienienie,
- pojawienie się błysków światła lub licznych plamek w polu widzenia.
Skuteczność i zalety kapsulotomii YAG
Dużą zaletą kapsulotomii YAG jest krótki czas trwania – procedura zajmuje zwykle tylko kilka minut i wykonywana jest w warunkach ambulatoryjnych. Zabieg nie wymaga nacięć chirurgicznych ani zakładania szwów, co znacząco zmniejsza ryzyko powikłań i skraca okres rekonwalescencji.
U zdecydowanej większości pacjentów poprawa widzenia następuje bardzo szybko, często już w dniu wykonania zabiegu. Szacuje się, że pozytywne efekty osiąga się w około 90–95% przypadków. Zazwyczaj nie ma również konieczności powtarzania procedury, ponieważ uzyskany efekt jest trwały.
Rekonwalescencja po zabiegu kapsulotomii
Mimo że kapsulotomia laserowa należy do procedur małoinwazyjnych i uznawanych za bezpieczne, po jej wykonaniu zaleca się przestrzeganie kilku zasad, które pomagają zmniejszyć ryzyko powikłań i sprzyjają prawidłowej regeneracji oka. Okres rekonwalescencji po kapsulotomii zazwyczaj jest krótki. Poprawa ostrości widzenia często pojawia się już w ciągu kilku godzin od wykonania zabiegu, choć pełna stabilizacja widzenia może nastąpić po kilku dniach. W pierwszym okresie po zabiegu mogą wystąpić łagodne i przejściowe objawy, takie jak niewielkie zaczerwienienie oka, uczucie podrażnienia czy przejściowe zamglenie widzenia. Zwykle ustępują one samoistnie w krótkim czasie.
- Przez kilka dni, a maksymalnie do około tygodnia po zabiegu, wskazane jest unikanie intensywnego wysiłku fizycznego. Dotyczy to zwłaszcza podnoszenia ciężkich przedmiotów, intensywnego treningu czy sportów kontaktowych, ponieważ zwiększony wysiłek może obciążać oko i utrudniać proces gojenia.
- W pierwszej dobie po zabiegu zaleca się również ograniczenie nadmiernego obciążenia wzroku. Dotyczy to między innymi długotrwałej pracy przy komputerze, korzystania z urządzeń elektronicznych czy prowadzenia pojazdów w przypadku występowania zamglenia widzenia lub podwójnego obrazu.
- Istotna jest również ochrona oka przed czynnikami zewnętrznymi. Przez kilka dni zaleca się unikanie bardzo intensywnego oświetlenia, które może powodować dyskomfort i podrażnienie. Warto także ograniczyć kontakt oka z wodą w miejscach takich jak basen czy sauna, co pomaga zmniejszyć ryzyko infekcji. W wielu przypadkach pomocne może być również noszenie okularów przeciwsłonecznych chroniących oczy przed nadmiernym światłem.
Kapsulotomia zazwyczaj nie wymaga długotrwałego zwolnienia z pracy. Wiele osób może powrócić do codziennych obowiązków już następnego dnia, zwłaszcza jeśli wykonywana praca nie wiąże się z dużym wysiłkiem fizycznym. W sytuacji, gdy obowiązki zawodowe wymagają intensywnej pracy wzrokowej lub odbywają się w trudnych warunkach oświetleniowych, lekarz może zalecić kilkudniową przerwę.
Po wykonaniu zabiegu ważne jest również odbycie wizyty kontrolnej u okulisty. Pozwala ona ocenić przebieg gojenia oraz upewnić się, że efekt zabiegu jest prawidłowy. Najczęściej pierwsza kontrola odbywa się w ciągu kilku dni lub tygodnia po zabiegu, a dalsze wizyty ustalane są indywidualnie zgodnie z zaleceniami lekarza. W przypadku wystąpienia niepokojących objawów, takich jak silny ból oka, nagłe pogorszenie widzenia czy nasilone zaczerwienienie, konieczna jest szybka konsultacja okulistyczna.












Validate your login